Dø skal vi alle. Forhåbentlig ikke lige med det samme, men det bliver jo ikke ved med at være noget, der tilhører en fjern fremtid. Et spørgsmål er jo så hvordan.
Mit klare indtryk er at de fleste helst vil have at det går lidt hurtigt, når tiden kommer. Måske lige med en chance for at få sagt farvel, men endelig ikke en langtrukken dødsproces. Ingen grund til at trække pinen i langdrag, når der ingen vej er til at få det tåleligt igen. Et hjerteanfald bliver til noget ønskværdigt. Eller hvis en lungebetændelse hurtigt får bugt med en stærkt svækket krop.

Desværre afgør du ikke hvilken sygdom der "får ram" på dig, så det vigtigste må være at få indflydelse på forløbet, når kun en tro på mirakler kan blokere for erkendelsen af at det er ved at være slut. Vil du hellere leve i en fiktion om at "hvor der er liv er der håb"? Hvis du vil udholde hvad som helst i kampen mod døden, kan det da ofte lade sig gøre at opspore en læge som er villig til at kæmpe for "et medicinsk mirakel" - især hvis du kan skaffe mange penge.
Håb er her en meget kostbar vare, med stor risiko for dårlig livskvalitet, lidelser, stress, og at ingen får muligheden for at få sagt et godt farvel. Døden bliver et stort nederlag, og livet udarter måske til "en skæbne værre end døden". På det abstrakte plan tror jeg at de fleste kan se at der kommer et punkt hvor det vigtigste er at prøve at have det så godt som muligt, i den sidste stump af livet. Men når det bliver konkret, kan den være barsk at kapere. Ikke indlysende at svare på hvad "det rigtige er". Der skal tid og ro til at snakke om det.
Jeg tror at de fleste vil komme frem til at livskvalitet bliver det centrale. Hvis en kemoterapi giver to uger mere, men med voldsomme bivirkninger, er det næppe en god handel. Ingen grund til forsøg på "genoplivning" ved hjertestop, slagtilfælde eller andre blodpropper. Få den grundlæggende pleje i eget hjem, eller måske på hospice. Dødens engel er ikke noget skræmmebillede, men udtryk for at døden er noget naturligt. At få fred.
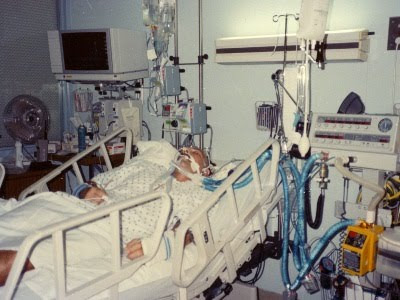
Et sådant pænt forløb kræver at lægen tager den tunge samtale med patienten, i stedet for en snæver faglig fokus på at prøve at reparere det der ikke længere kan bære. Lægens rolle kan ikke længere være den "livreddende hjælper". Livet kan måske endda blive lidt kortere når livskvaliteten kommer i højsædet. En besværlig snak, både for patient og læge.
En snak som lægerne ikke altid sørger for at tage mens tid er. Patienten vil måske også helst tro på at det stadig handler om at helbrede sygdommen. "Nu skal du dø" er ikke noget rart budskab. Hverken at give eller høre. Men jeg synes at det er yderst betænkeligt når læger ligefrem er modstandere af at snakke med patienter om hvordan de ønsker at dø.
Her tænker jeg ikke på noget som kan kaldes for aktiv dødshjælp, men måske nærme sig såkaldt passiv dødshjælp. Afbryde nyttesløse behandlinger. Holde en lidende patient i dyb bedøvelse til døden indtræffer (terminal sedering). Lade patienten dø i fred, når hjertet selv stopper. Droppe kostbare og belastende undersøgelser.

På et helt konkret plan tænker jeg på en historie fra New York. En ny lov er vedtaget. Når en patient er dødssyg bliver det lægens pligt at tilbyde en snak om hvordan den sidste tid kan forløbe, og dermed jo også fortælle at "du dør snart". Oplyse om fordele og ulemper ved palliativ pleje, og patientens retskrav. Det lyder da ganske fornuftigt. Hvem kan dog have noget imod det?
Læger kan, åbenbart. Ja! Et lægefagligt selskab kræver at guvernøren skal nedlægge veto mod loven, der var vedtaget med stort flertal. De føler at det er utidig indblanding i forholdet mellem patient og læge. At patienterne skal have lov til at leve i en illusion om at sygdommen kan helbredes. At mange patienter hellere vil have aggressiv behandling, i uvidenhed om at den højst kan trække tiden en smule ud. De vil have at det skal være lægens vurdering om det er bedre at lade være med at snakke om den forestående død. Uf!
- Compassion and Choices:
New York’s Palliative Care Information Act: A Sea Change in End-of-Life Care

De kunne jo også risikere at mange patienter ville skifte fra kostbar aggressiv behandling af en håbløs sygdom til den meget billigere palliative pleje. Dette ville give mindre indtægter til læger og hospitaler. Mindre lejlighed til at have carte blanche til fylde regningen med kostbare undersøgelser og behandlinger. Mindre indtægter til den store farmaceutiske industri. Der er mange penge i at bilde patienterne ind at behandling er det eneste rigtige.
Et anden helt konkret eksempel på lægelig modstand kommer fra en engelsk undersøgelse. Læger med en stærk religiøs overbevisning er betydeligt mindre tilbøjelige til at tage den nødvendige snak om patienternes ønsker for den sidste tid. Betydeligt mindre tilbøjelige til at vælge en behandling som kan indebære at patienten ikke lever så længe som muligt. Deres religiøse overbevisninger er altså vigtigere end patienternes ønsker. Jeg ville foretrække en ateist.
- The Guardian:
Atheist doctors 'more likely to hasten death' - Journal of Medical Ethics:
The role of doctors' religious faith and ethnicity in taking ethically controversial decisions during end-of-life care

Et tredie eksempel er igen fra USA. Mange hospitaler har en katolsk ledelse, men drives på helt normale vilkår. Den katolske kirke føler sig bemyndiget til at forbyde hospitalerne at respektere patienters livstestamenter, hvis de er i modstrid med kirkens dogmer. Og mange stede kan patienterne ikke vælge hospitaler med en bedre etik.











 Nyere opslag
Nyere opslag





2 comments:
Og mig der havde tænkt mig at kommentere og argumentere netop udfra lægeløftet - men da du jo allerede har skrevet så glimrende om det og ovenikøbet linket til det indlæg, tja... Så må jeg jo bare nøjes med at understrege, at også jeg opfatter edens "til gavn" som netop det - gavn for det enkelte individ udfra det enkelte individs ønsker (baseret på reel viden om eget sygdomsforløb).
Lægernes "vi ved bedst" er desværre en så indarbejdet kultur, at deres praktiske anvendelse af lægeløftet tillader dem egenhændigt at beslutte sig for om patientens interesser skades af patientens egne ønsker og valg. Beslutte sig for at patienten ikke er "kompetent" til at forholde sig meningsfuldt til sin behandling.
Når de endelig tager øvelsen med at overlade en beslutning til patienten, er det alt for ofte efter samme tankegang som når en forælder lader sit barn vælge mellem blåt og rødt halstørklæde, for derved at bortlede opmærksomheden fra at poden ikke synes at det var nødvendigt med så kraftig isolering. :-)
Lægernes forholden sig til lægeløftet kan gå helt galt hvis de kan befrygte en faglig næse eller en klagesag fra mirakel-troende pårørende. Det kan give masser af belastende undersøgelser og indgreb "for en sikkerheds skyld". Hvis patienten selv skal have indflydelse, kræver det en fast vilje, og overskud til at hævde den. Derved er der frit spil for lægen, hvis patienten er uklar - måske efter kraftig smertebehandling.
Modellen holder også hvor lægen ikke kan beskyldes for økonomisk interesse i at påføre patienten al tænkelig behandling. Faget udvikler standarder for hvad "god behandling" er, der gør hele svineriet til noget påkrævet. Derved bestyrker de internt modellen med at bedste behandling er at gøre alt hvad der findes en procedure for.
Og der findes mange undskydninger fra at se bort fra f.eks. et livstestamente. Det sker hyppigt.
Send en kommentar